Acidente Vascular Cerebral (AVC)
O que é o Acidente Vascular Cerebral?
O acidente vascular cerebral (AVC) é uma condição na qual o suprimento de sangue para o cérebro é interrompido ou drasticamente reduzido, privando as células de oxigênio e de nutrientes. Quando isso acontece, as células cerebrais começam a morrer em minutos.
75% de todas as pessoas que sofrem um AVC sobrevivem ao episódio (1). Entretanto, 50% dos sobreviventes se tornam dependentes de outras pessoas no dia a dia 20% precisarão ser institucionalizados (1).
O Acidente Vascular Cerebral é uma emergência médica que exige tratamento imediato. Quando bem conduzido, o tratamento pode reduzir danos adicionais ao cérebro.
O AVC deve ser diferenciado do Ataque Isquêmico Transitório. Neste caso, a redução no suprimento de sangue é temporária e não causa dano permanente.
Os sintomas iniciais são semelhantes, de forma que a diferenciação entre o AVC e o ataque isquêmico transitório somente deve ser feito após a avaliação médica.
Tipos de Acidente Vascular Cerebral
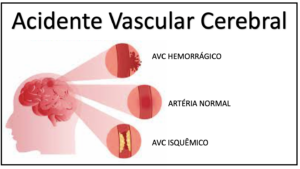
Existem dois tipos de Acidente Vascular Cerebral:
Acidente vascular cerebral isquêmico
O AVC Isquêmico é causado pela obstrução ou redução brusca do fluxo sanguíneo em uma artéria do cérebro. Ele é responsável por 85% dos casos de acidente vascular cerebral (1).
A principal causa para o bloqueio ou estreitamento dos vasos sanguíneos é a aterosclerose. Neste caso, placas de gordura se acumulam na parede dos vasos sanguíneos, reduzindo a luz das artérias.
Eventualmente, a aterosclerose que acomete as artérias do coração pode levar à formação de coágulos, que se desprendem e são levadas até às artérias cerebrais.
Acidente vascular cerebral hemorrágico
O Acidente Vascular Cerebral Hemorrágico acontece quando uma artéria do cérebro se rompe, levando ao extravasamento de sangue para o interior do cérebro. A maior parte dos casos está associado a quadros de Hipertensão Arterial. Outras possíveis causas incluem:
- Tratamento com medicações anticoagulantes;
- Aneurisma;
- Trauma;
- Depósitos de proteínas nas paredes dos vasos sanguíneos, levando à fraqueza na parede do vaso (angiopatia amilóide cerebral);
- Em alguns casos, o AVC isquêmico também pode levar secundariamente à hemorragia.
Fatores de risco para o AVC
Os fatores de risco para o Acidente Vascular Cerebral estão relacionados ao estilo de vida e às condições clínicas do paciente. Eles incluem:
- Obesidade;
- Sedentarismo;
- Consumo excessivo de bebidas alcoólicas;
- Uso de drogas ilegais, como cocaína e metanfetamina;
- Tabagismo;
- Doenças como Hipertensão Arterial, Diabetes ou Colesterol Alto;
- Apneia obstrutiva do sono;
- Doença cardiovascular, incluindo Insuficiência cardíaca, Miocardite ou Arritmia cardíaca;
- História pessoal ou familiar de acidente vascular cerebral, Infarto do miocárdio ou Ataque Isquêmico Transitório;
- Uso de Pílulas Anticoncepcionais combinadas (contendo estrógeno + progesterona).
Sinais e sintomas do Acidente Vascular Cerebral
Os sinais de sintomas de um Acidente Vascular Cerebral podem ser bastante variáveis caso a caso, a depender de qual a extensão das lesões e da região do cérebro que foi afetada.
Como exemplo, um AVC no hemisfério esquerdo pode prejudicar a linguagem. uma vez que o centro da linguagem está localizado no hemisfério esquerdo na maioria dos indivíduos. Já o acidente vascular cerebral no hemisfério direito pode ter efeitos secundários completamente diferentes.
Como regra geral, os sinais e sintomas do AVC podem incluir:
- Fraqueza ou paralisia em um lado do corpo;
- Dificuldade para falar;
- Perda de visão;
- Perda da sensibilidade de um lado do corpo;
- Alterações de movimento;
- Alteração no nível de consciência.
O tratamento precoce pode recuperar parte da perfusão sanguínea para a área afetada. Assim, estes sinais ou sintomas podem ter algum grau de recuperação nas fases iniciais.
Diagnóstico
Quando uma pessoa chega ao hospital com sinais e sintomas sugestivos de AVC, exames de imagem deverão ser feitos de imediato para confirmar ou não a suspeita diagnóstica e para determinar qual o tipo de AVC e sua extensão. O exame mais usado para isso é a Tomografia computadorizada.
Outros exames, como a angiografia, poderão ser usados para identificar a obstrução.
Tratamento Emergencial do AVC isquêmico
No caso do AVC isquêmico, o objetivo consiste em desobstruir o vaso cerebral afetado, reestabelecendo-se assim a circulação cerebral.
O medicamento padrão ouro para isso é o Ativador de Plasminogênio Tecidual recombinante. Ele deve ser administrado por via intravenosa dentro de 4,5 horas a partir do início dos sintomas. Entretanto, quanto mais cedo esses medicamentos forem administrados, melhor.
A desobstrução também pode ser feita cirurgicamente por meio de procedimentos endovasculares. Estes procedimentos podem ser indicados especialmente no caso de grandes coágulos, que são mais difíceis de serem dissolvidos apenas com medicamentos.
O tratamento rápido não só melhora as chances de sobrevivência, mas também pode reduzir as complicações.
Tratamento emergencial do AVC Hemorrágico
No caso do AVC hemorrágico, o objetivo principal é conter a hemorragia.
Se o paciente toma medicamentos anticoagulantes, poderão ser usados medicamentos ou transfusões de produtos sanguíneos para neutralizar os efeitos dos anticoagulantes.
Medicamentos poderão ser usados também para diminuir a pressão intracraniana, diminuir a pressão arterial e prevenir convulsões.
Se a área de sangramento for grande, poderá ser realizada uma cirurgia para remover o sangue e aliviar a pressão no cérebro. A cirurgia também pode ser usada para interromper diretamente o sangramento.
Reduperação Neurológica pós AVC
75% de todas as pessoas que sofrem um AVC sobrevivem ao episódio (1). Entretanto, 20% dos sobreviventes precisarão ser institucionalizados e 50% se tornam dependentes de outras pessoas no dia a dia (1).
Muitas pessoas se recuperam parcial ou totalmente de um AVC. Ainda que essa melhora possa acontecer por anos, a maior parte da recuperação acontece nos primeiros meses.
A recuperação acontece por diferentes mecanismos. Um deles é a neuroplasticidade, ou seja, a habilidade do sistema nervoso para se reorganizar e se remodelar após uma lesão. Para isso, os neurônios que foram preservados formam novas conexões e áreas do cérebro que não foram afetadas podem assumir parte das funções perdidas.
Outro mecanismo é a Diásquise Cerebral. Após o AVC, parte das células ao redor da área infartada deixa de funcionar, ainda que não esteja definitivamente comprometida. À medida em que estas células se recuperam, é esperado que haja uma melhora da função neurológica.
Quais as sequelas de um AVC?
Alguns AVC levam à morte quase imediata, outros deixarão sequelas permanentes e outros irão se recuperar com sequelas mínimas ou imperceptíveis. Isso depende de fatores como o tipo de AVC, a parte do cérebro afetada, a extensão da área afetada e o tempo levado para o início do tratamento.
Muitas pessoas se recuperam parcial ou totalmente de um AVC.
Ainda que essa melhora possa acontecer por anos, a maior parte da recuperação acontece nos primeiros meses.
Tratamentos como fisioterapia, fonoaudiologia e Terapia Ocupacional são fundamentais para otimizar essa recuperação.
Dependendo da área acometida, as sequelas podem ser físicas, cognitivas ou emocionais.
Sequelas Físicas:
- Hemiparesia: Fraqueza em um lado do corpo.
- Hemiplegia: Paralisia em um lado do corpo.
- Espasticidade / rigidez muscular
- Perda de controle do movimento: contrações musculares involuntárias, problemas posturais e tremores.
- Sensações anormais: Formigamentos, dormência, intolerância ao toque.
- Dificuldade na fala (afasia).
- Disfagia: Dificuldade para engolir.
- Problemas visuais
- Problemas de equilíbrio e coordenação.
- Incontinência urinária ou fecal.
- Dor crônica.
- Tontura e vertigem.
Sequelas Cognitivas:
- Problemas de memória
- Dificuldade de concentração
- Dificuldade de raciocínio e tomada de decisão.
Sequelas Emocionais:
- Depressão: Sentimentos de tristeza, desespero.
- Ansiedade: Sentimentos de medo, apreensão.
- Mudanças de personalidade: Irritabilidade, agressividade, apatia.
Espasticidade
A espasticidade é um distúrbio motor caracterizado pelo aumento involuntário do tônus muscular (rigidez). Essa é uma das sequelas mais comuns e incapacitantes do Acidente Vascular Cerebral.
Ela faz parte da síndrome do neurônio motor superior, juntamente com:
- Fraqueza
- Perda de destreza motora
- Hiperreflexia
- Clônus: reflexo involuntário de contrações e relaxamentos musculares rítmicos e repetitivos, que ocorre quando um músculo é estirado
A espasticidade tem início de 2 a 6 semanas após o AVC, com pico entre 3 e 6 meses. Depois disso, ela pode estabilizar ou, em alguns casos, pode piorar progressivamente.
Cerca de 30 a 40% dos pacientes desenvolvem espasticidade clinicamente significativa.
Como consequência da espasticidade, o paciente pode desenvolver contraturas, deformidades fixas, encurtamentos musculares, luxação do ombro ou úlceras de pressão.
Do ponto de vista funcional, ela pode resultar em dificuldades para caminhar, perda da destreza manual, dificuldade para higiene e para se vestir, dor e fadiga muscular.
Tratamento da espasticidade
O tratamento da espasticidade deve ser individualizado, podendo envolver medidas farmacológicas e não farmacológicas. Mas nem toda espasticidade precisa ser eliminada, uma vez que ela pode ser funcionalmente útil e estar associada a certos benefícios, especialmente para a estabilidade postural e para o ortostatismo.
A fisioterapia deve buscar a realização de alongamentos passivos, exercícios de mobilidade e treinamento funcional. Órteses poderão ser utilizadas para melhorar a postura e o posicionamento articular e evitar o desenvolvimento de contraturas fíxas.
Quando a espasticidade estiver causando dor e prejudicando a função, e não havendo melhora com as medidas reabilitativas, o tratamento medicamentoso poderá ser considerado.
O tratamento pode incluir o uso de fármacos de ação sistêmica, como o baclofeno ou o diazepan, ou o tratamento focal, especialmente com a toxina botulínica tipo A.
A toxina botulínica promove o relaxamento dos músculos espásticos por meio do bloqueio da liberação da Acetilcolina. Ela tem duração de 3 a 6 meses e deve ser sempre associada à fisioterapia.
Casos muito graves de espasticidade podem ser tratados de forma mais invasiva, o que pode incluir o uso de baclofeno intratecal ou, em casos muito refratários, cirurgia de rizotomia dorsal seletiva ou neurocirurgia funcional. A cirurgia ortopédica pode ser considerada em casos com contraturas fixas e incapacitantes.
Alterações na Marcha
As alterações da marcha são extremamente comuns após uma AVC, estando associadas à espasticidade, contraturas articulares, déficits no controle neuromuscular e controle postural e déficit sensitivo e de propriocepção.
A espasticidade resulta em movimentos mais lentos, maior gasto energético e, em alguns casos, dor. A mobilidade das articulações pode também ser comprometida, bom como o controle dos movimentos, tudo isso impactando no padrão de marcha.
O AVC pode também levar a perdas sensitivas e de propriocepção. Sem sensibilidade nos pés, o indivíduo pode ter dificuldade para manter o equilíbrio e a postura.
A perda de sensibilidade na sola do pé dificulta saber quando o pé tocou o chão, resultando em uma pisada menos eficiente. Como o paciente não sente onde está o membro afetado, ele precisa olhar para o chão para controlar o movimento de cada passo. Além disso, sem o feedback sensorial adequado, o cérebro tem dificuldade em controlar a força e a coordenação, o que pode aumentar a espasticidade. Isso tudo gera uma marcha com passos mais curtos e mais lentos, tempo prolongado de duplo apoio e bases alargadas.
O padrão de marcha, no entanto, pode variar bastante, a depender do déficit específico de cada paciente.
O padrão de marcha hemiparética clássico é caracterizada por um movimento assimétrico e lento, conhecido como “marcha ceifante”. Devido à dificuldade em dobrar o joelho e levantar o pé, o paciente realiza uma circundução (movimento em semicírculo) com o membro inferior afetado.
Alguns pacientes não terão a marcha hemiparética clássica, mas podem ter um caminhar com o pé caído (devido à perda de dorsiflexão) ou com recurvatum (mantendo os joelhos esticados).
Nos pacientes com acometimento cerebelar, poderá ser percebido uma marcha atáxica, caracterizada por uma maior instabilidade, bases alargadas e dificuldades para o controle do movimento.
Algumas pessoas terão como característica principal a apraxia, com dificuldade para iniciar ou organizar a marcha.
Tratamento para melhora da marcha
A fisioterapia é a base do tratamento para melhora da marcha, podendo incluir o treinamento do equilíbrio estático e dinâmico, reeducação da transferência de peso e feedback visual e auditivo.
Órteses específicas poderão ser indicadas para a correção do pé caído (AFO – Ankle Foot Orthesis). Outras órteses podem ser usadas em casos específicos.
O tratamento da espasticidade é também fundamental para a melhora da marcha, como discutido acima. Cirurgia ortopédica poderá ser considerada em casos específicos para o tratamento da contratura articular fixa.
Sequelas nos membros superiores
Na maior parte das vezes, o comprometimento motor do membro superior é mais grave do que o do membro inferior.
Contraditoriamente, no entanto, a reabilitação dos braços é muitas vezes relevada a um segundo plano.
Isso se deve ao fato de que a maior parte das atividades básicas de autocuidado podem ser razoavelmente bem realizadas com o. membro superior não afetado. De outra forma, muitas das atividades feitas com os membros inferiores dependem de ter ambos os membros funcionantes.
À medida em que se foi percebendo que a falta de estímulo para a utilização do membro afetado para uma atividade funcional prejudica a as alterações da neuroplasticidade que levam à recuperação motora, a atenção para a reabilitação dos membros superiores tem ganhado cada vez mais espaço na reabilitação do paciente.
Dor pós Acidente Vascular Cerebral
A dor pós-AVC é bastante comum. Ela pode ser resultado dos danos neurológicos diretos (dor neuropática central), das complicações musculoesqueléticas (como a espasticidade e o “ombro doloroso”) ou de uma combinação desses processos.
A dor central ocorre principalmente por conta de lesões no tálamo ou no tronco encefálico, causando sensação de queimação, formigamento ou hipersensibilidade ao toque (alodinia). Ela afeta cerca de 12% dos pacientes. Discutimos mais sobre o tratamento desses casos em um artigo específico sobre a Dor neuropática.
Já a dor musculoesquelética pode estar associada à espasticidade e às suas complicações, incluindo imobilidade, má postura ou compressões de raízes nervosas.
Incontinência ou retenção urinária
O AVC pode afetar áreas do cérebro responsáveis por controlar a bexiga, resultando em uma disfunção chamada bexiga neurogênica. Algumas pessoas podem desenvolver incontinência urinária, enquanto outros terão retenção urinária.
- A Incontinência Urinária é o problema mais frequente. O paciente pode ter vontade repentina e frequente de urinar, sem conseguir chegar a tempo ao banheiro, uma condição chamada de Incontinência de urgência. A incontinência está presente em 40% a 60% dos pacientes na fase aguda e em cerca de 15% de forma crônica ou permanente.
- A bexiga Hiperativa é a forma mais comum de incontinência pós AVC. Nesses pacientes, a bexiga contrai-se com muita frequência, mesmo com pouca urina acumulada, fazendo com que o paciente precise ir ao banheiro várias vezes ao dia.
- Já a retenção Urinária é uma condição na qual o paciente não consegue esvaziar a bexiga adequadamente. Essa é uma condição comum especialmente na fase aguda, logo após o AVC, muitas vezes exigindo cateterismo.Ela pode ser bastante grave, uma vez que o aumento da pressão urinária dentro da bexiga pode levar ao refluxo da urina para os rins, com risco elevado de infecção renal (Pielonefrite de repetição), que com o tempo pode evoluir para insuficiência renal.
Todos esses problemas podem ser agravados por conta de outros problemas relacionados ao AVC, como a dificuldade de locomoção (que impede o paciente de chegar ao banheiro rápido) ou a confusão mental, que faz com que alguns pacientes tenham dificuldade em reconhecer a vontade de urinar ou de expressar a necessidade para urinar.
Problemas gastrointestinais
Os transtornos gastrointestinais são complicações comuns e frequentes após um Acidente Vascular Cerebral, afetando mais da metade dos pacientes, especialmente em fases de reabilitação.
O AVC pode comprometer o controle neural responsável pelas contrações e relaxamento dos músculos do estômago e do intestino, o que compromete o trânsito dos alimentos pelo trato digestivo. Isso pode resultar tanto em constipação como em incontinência fecal.
A menor mobilidade dos pacientes (devido a problemas musculoesqueléticos), o efeito de medicamentos e as dificuldades com a alimentação e hidratação são outros fatores que podem contribuir para os quadros gastorintestinais. Por fim, é preciso considerar também eventuais dificuldades de comunicação, que podem fazer com que esses indivíduos tenham dificuldade para dizer quando precisam ir ao banheiro.
Ainda que muitos pacientes melhorem passadas as primeiras semanas após o AVC, até um terço deles podem apresentar dificuldades a longo prazo.
Constipação Intestinal (Prisão de Ventre)
A constipação é muito comum devido à imobilidade (ficar muito tempo sentado ou deitado), redução da ingestão de líquidos, dieta pobre em fibras e efeitos colaterais de medicamentos.
Ela pode gerar desconforto abdominal, inchaço e, em casos graves, impactação fecal. Por outro lado, ela tende a melhorar bastante com o aumento da ingestão de fibras e água, reeducação intestinal e uso de laxantes sob orientação médica.
Incontinência fecal
A incontinência fecal é uma questão muito delicada e pessoal que pode afetar sua qualidade de vida. É esperado que o paciente se sinta envergonhado, chateado ou como se tivesse perdido sua dignidade, e isso também pode impactar os familiares envolvidos em seus cuidados. Muitos não se sentem confortáveis em dizer que precisam de ajuda.
A adoção de uma rotina de evacuação (horários fixos), uso de produtos de higiene e treinamento da musculatura pélvica (fisioterapia pélvica) podem trazer grandes benefícios para esses pacientes. Por fim, é preciso considerar o uso de vestimentas largas e fáceis de vestir e de remover.
Náuseas, Vômitos
Náuseas e vômitos são comuns logo após o AVC, especialmente quando ele acomete o cerebelo ou tronco cerebral.
No longo prazo, pode haver uma gastroparesia, com esvaziamento gástrico lentificado. Isso pode levar a uma sensação de plenitude (sensação de que o estômago fica cheio rapidamente), inchaço e vômitos.
O uso de certos medicamentos pode contribuir para uma piora da gastroparesia.
Algumas medidas dietéticas podem ajudar a minimizar os sintomas de náusea e vômitos, incluindo:
- Comer menos quantidade várias vezes ao dia em vez de poucas refeições grandes.
- Priorizar alimentos macios ou líquidos (sopas, purês, vitaminas), que passam mais facilmente pelo estômago.
- Reduzir o consumo de gorduras e fibras, os quais retardam o esvaziamento gástrico.
- Mastigar bem os alimentos, para facilitar a digestão.
- Evitar deitar-se logo após as refeições (aguardar de 2 a 3 horas).
Quando isso não estiver sendo suficiente, medicamentos procinéticos devem ser considerados. Eles aumentam as contrações dos músculos do estômago, melhorando o esvaziamento gástrico.
Nos casos graves, suporte nutricional especializado pode ser necessário, incluindo as sondas nasogástricas ou a gastrostomia.
Disfagia (dificuldade para engolir)
A dificuldade para engolir alimentos e líquidos (disfagia) pode estar presente quando o AVC danifica áreas cerebrais que coordenam os músculos da boca, língua e garganta. Diferentes problemas podem contribuir para a isso:
- Paralisia ou Fraqueza Muscular: Músculos faciais, labiais e da garganta podem ficar fracos ou paralisados, impedindo uma mastigação adequada.
- Perda de Sensibilidade: A redução da sensibilidade na faringe e boca impede que o paciente sinta o alimento descendo para o estômago, facilitando engasgos.
- Reflexo Atrasado: O reflexo de deglutição torna-se mais lento, aumentando o risco de aspiração de alimentos ou líquidos para os pulmões.
- Falta de Coordenação: A sincronia necessária entre mastigar, engolir e respirar é comprometida.
A disfagia está presente em mais da metade dos pacientes na fase aguda após um AVC. Embora a maioria se recupere ao longo das primeiras semanas, cerca de 15% dos indivíduos permanecerão com o problema no longo prazo.
Pacientes idosos ou com AVC mais extenso têm maior risco de permanecerem com disfagia no longo prazo. O problema também é mais comum em lesões no tronco encefálico ou áreas motoras que afetam diretamente os nervos que controlam a deglutição.
A disfagia crônica aumenta significativamente o risco de pneumonia por aspiração e de desnutrição, estando associada também a uma maior mortalidade. Por outro lado, o diagnóstico precoce por fonoaudiólogos e a reabilitação são fundamentais para evitar complicações, bem como o ajuste na rotina alimentar.
Problemas de fala pós- AVC
Problemas de fala após um AVC podem acontecer devido a lesões em áreas específicas do cérebro responsáveis pela linguagem, articulação ou planejamento motor da fala. As principais causas para isso incluem:
- Afasia: Déficit de linguagem, que pode comprometer tanto a parte receptiva (não consegue entender o que os outros dizem) como expressiva (não consegue encontrar palavras para aquilo que quer dizer).
- Disartria: dificuldade em articular palavras devido ao enfraquecimento ou falta de coordenação dos músculos da boca, língua, laringe e face, resultando em fala arrastada, lenta ou de difícil entendimento.
- Apraxia de Fala: Uma disfunção no planejamento motor, onde o cérebro tem dificuldade em coordenar os movimentos necessários para produzir sons, mesmo que os músculos não estejam fracos. A pessoa sabe o que quer dizer, mas não consegue desencadear os movimentos para produzir o so e as palavras.
Essa é uma das sequelas mais incapacitantes de um AVC, com impacto dramático na vida profissional e social, com consequências negativas na autoestima e na saúde emocional.
O tratamento foca na reabilitação intensiva com fonoaudiólogo, utilizando exercícios personalizados para melhorar a articulação, a linguagem e a comunicação. O resultado para essas abordagens é melhor quando iniciado precocemente.
Saúde mental
A percepção das sequelas e das limitações decorrentes do AVC podem dar origem a uma variedade de reações psicológicas em pacientes que sofreram um derrame, incluindo tristeza, ansiedade, depressão, desespero, raiva ou frustração.
A depressão é observada em um a dois terços dos pacientes que sobrevivem a um AVC.
Questões relacionadas à autoestima, afeição e relacionamentos também devem ser enfatizadas.
Entre 40% a 70% dos sobreviventes de AVC apresentam alguma forma de disfunção sexual, sendo que a causa está muito mais relacionada a problemas como medo, ansiedade, depressão e desconforto do que a uma sequela orgânica direta do AVC.
Tratamentos relacionados à saúde mental podem envolver psicoterapia ou medicamentos, sendo que a melhora psíquica do paciente tem uma enorme contribuição para uma melhor adesão ao programa de reabilitação.
Tratamento de longo prazo do AVC
O tratamento de longo prazo após um Acidente Vascular Cerebral não é capaz de reverter o dano cerebral já estabelecido. No entanto, ele pode minimizar of efeitos das sequelas, evitar complicações e melhora a qualidade de vida do paciente.
O processo de reabilitação envolve um conjunto de cuidados multidisciplinares que ajudam a potencializar a recuperação, com foco no reaprendizado e no desenvolvimento de novas maneiras de fazer as tarefas que foram afetadas pela lesão cerebral. Além disso, ela estimula a capacidade de reorganização e remodelação cerebral, que é conhecida como neuroplasticidade.
- A reabilitação motora, feita por meio da fisioterapia, ajuda no tratamento da espasticidade, dos disturbios da marcha, dos deficits de mobilidade e contraturas musculares.
- A terapia ocupacional atua nas adaptações funcionais, para que o paciente consiga minimizar os impactos de suas deficiêncais. Ela pode ajudar na adaptação de meios para locomoção, para uso de dispositivos eletrônicos, para que consiga usar o banheiro e evitar quedas.
- A fonoaudiologia atua nos problemas de comunicação e na disfagia (dificuldades para engolir alimentos)
- A psicologia poderá lidar com aspectos psicosociais relacionados às novas limitações provocadas pela doença.
Medicamentos podem ser usados para tratar a espasticidade, dor, sintomas emocionais ou quadros epilépticos, entre outros. Cirurgias poderão ser consideradas em algumas situações. A reabilitação pode envolver diferentes profissionais, geralmente sob coordenação de um médico fisiatra. Dependendo das sequelas, neurocirurgião, ortopedistas, oftalmologistas ou outros poderão ser envolvidos no tratamento.
Tecnologia assistiva
Tecnologias assistivas se referem a dispositivos, equipamentos, softwares e outros produtos disponíveis para auxiliar o paciente com AVC a gerenciar melhor suas limitações e ajudá-lo a atingir um maior nível de independência e funcionalidade, a depender das limitações apresentadas.
Eles podem estar relacionados a atividades como alimentação, banho, caminhada ou locomoção (incluindo cadeiras de rodas) ou comunicação. O Terepeuta Ocupacional é o profisional mais adequado para prescrever e adaptar o paciente ao uso desses dispositivos.
Prevenção de novos episódios de AVC
O histórico de um derrame o principal fator de risco para um segundo, sendo que cerca de 25% a 35% das pessoas que tiveram um primeiro AVC terão outro em um período de até 5 anos.
Para aqueles que já tiveram mais de um AVC, o risco se torna progressivamente maior de novos eventos.
O risco também aumenta na presença de outros fatores de risco, como Arritmia Cardíaca, Hipertensão Arterial, Diabetes, colesterol alto, Sedentarismo ou Tabagismo.
O acompanhamento médico com neurologista e controle rigoroso dos fatores de risco é fundamental para a prevenção dos novos episódios de AVC.
