O que é a Aterosclerose?
A aterosclerose é uma doença crônica caracterizada pelo acúmulo de placas de gordura no interior das artérias.
Este processo ocorre ao longo de anos, levando ao bloqueio do fluxo sanguíneo através das artérias acometidas.
Com isso, a aterosclerose pode provocar:
- Isquemia: sofrimento tecidual devido à falta de oxigênio;
- Necrose: morte tecidual com dano celular irreversível.
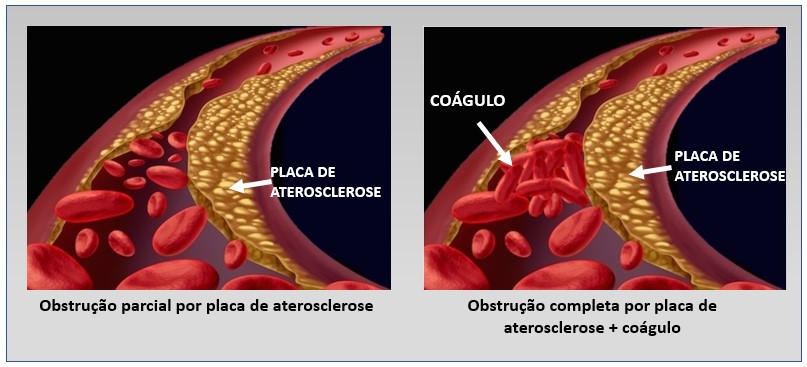
Quais artérias são acometidas?
Muitas pessoas associam a aterosclerose como uma doença exclusivamente cardíaca. Entretanto, qualquer artéria pode ser acometida:
- No coração, pode causar a doença arterial coronariana, angina e Infarto Agudo do Miocárdio;
- No cérebro, pode causar o Acidente vascular Cerebral;
- Na aorta, pode causar o aneurisma de aorta;
- No rim, pode causar insuficiência renal e aumento da pressão arterial;
- Nos membros, pode causar claudicação e gangrena.
Embora qualquer artéria possa ser afetada, os principais alvos da doença são as artérias coronárias e cerebrais. Assim, suas principais consequências o infarto do miocárdio e o Acidente Vascular Cerebral (AVC).
A presença de aterosclerose em uma artéria específica aumenta a probabilidade de doença em outros territórios vasculares.
Fatores de risco
A Aterosclerose depende de fatores genéticos e comportamentais / estilo de vida
A importância da genética não deve ser menosprezada. Assim, mesmo pessoas fisicamente ativas, com bom estilo de vida e aparentemente saudáveis podem eventualmente desenvolver a aterosclerose ou mesmo os eventos cardíacos agudos.
Um estudo norte americano mostrou, por exemplo, que quase 75% dos pacientes hospitalizados por Infarto Agudo do Miocárdio tinham níveis de colesterol que não indicavam alto risco cardíaco (1).
Alimentação
O consumo frequente de alimentos ricos em gordura aumenta os níveis de colesterol ruim no sangue, que pode se acumular nas paredes das artérias. Isso inclui bolos, biscoitos, alimentos industrializados ou processados, entre outros.
O excesso de álcool também leva a um aumento nos níveis de colesterol.
Por outro lado, frutas, verduras, legumes e alimentos ricos em Fibras alimentares possuem efeito protetor contra a aterosclerose.
Tabagismo
O tabagismo aumenta o risco de aterosclerose por diferentes mecanismos:
- diminui o nível de colesterol HDL (colesterol “bom”), e aumenta o nível de colesterol LDL (colesterol “ruim”);
- aumenta o nível de monóxido de carbono no sangue, o que pode aumentar o risco de lesão no revestimento das paredes das artérias.
Além disso, para os pacientes que já desenvolveram a aterosclerose, o tabaco aumenta a tendência de coagulação do sangue. Isso aumenta o risco de eventos isquêmicos agudos, especialmente o Infarto do Miocárdio e o Acidente Vascular Cerebral.
O risco de infarto do miocárdio quadruplica em homens e aumenta seis vezes em mulheres que fumaram 20 ou mais cigarros por dia em comparação com os não fumantes (2).
Abandonar o tabagismo é fundamental para o paciente com aterosclerose já estabelecida, sendo que os benefícios de parar de fumar começam imediatamente a aumentam com o tempo.
Ainda assim, ex-tabagistas sempre terão risco aumentado para as complicações da aterosclerose.
Estima-se que as pessoas que param de fumar têm apenas metade do risco das pessoas que continuam fumando, independentemente de quanto tempo elas fumaram.
Colesterol alto
O colesterol alto está relacionado com predisposição genética (histórico familiar) e estilo de vida ruim. Isso é válido especialmente em relação a dieta e atividade física.
A doença pode atingir pessoas de qualquer idade, desde crianças até idosos. Entretanto, há uma tendência de aumento do colesterol com o envelhecimento e especialmente em mulheres após a menopausa (3). Ela também é mais comum em homens do que nas mulheres.
A redução do colesterol LDL com o uso de medicamentos pode reduzir significativamente o risco de Infarto agudo do miocárdio, acidente vascular cerebral e morte.
Hipertensão arterial
A hipertensão arterial aumenta a força exercida pelo sangue contra as paredes das artérias. Com o tempo, este estresse mecânico excessivo pode danificar a parede da artéria e favorecer o desenvolvimento da aterosclerose.
O mecanismo exato pelo qual a hipertensão agrava a aterosclerose ainda não foi bem estabelecido.
Sedentarismo
O sedentarismo tem uma relação indireta com o desenvolvimento da aterosclerose, ao atuar de forma negativa sobre outros fatores de risco para a doença, incluindo colesterol alto, hipertensão arterial e obesidade.
Obesidade
A obesidade abdominal aumenta o risco de outros fatores de risco para a aterosclerose, incluindo a hipertensão arterial, diabetes tipo 2 e níveis elevados de colesterol. A perda de peso reduz o risco para todos esses problemas
Diabetes
O risco de desenvolvimento de aterosclerose é duas a quatro vezes maior em pessoas com diabetes (4), sendo o risco maior entre as mulheres.
Quais os sintomas da aterosclerose?
A aterosclerose é uma doença silenciosa. Ela só se manifesta em fases avançadas da doença, geralmente após um estreitamento de 70 a 80% da artéria.
Os sintomas, quando ocorrem, dependem de qual a localização da obstrução. Existem três doenças graves causadas pela aterosclerose, cada uma com seus próprios sinais de alerta:
Doença arterial coronariana
O principal sinal de alerta para aterosclerose no coração é a dor no peito que piora com a atividade física ou estresse, também chamada de angina.
A dor pode se irradiar para as costas, rosto, braço esquerdo e, raramente, o braço direito. Outros sintomas associados à angina incluem:
- Sensação de peso, queimação, pressão ou aperto no peito;
- Sensação de indigestão;
- Falta de ar ou sufocação;
- Formigamento ou dor nos ombros, braços e/ou pulsos;
- Dor na mandíbula, pescoço, garganta, dentes, gengivas e/ou lóbulos das orelhas
Doença cerebrovascular
Os principais sintomas são a dificuldade para falar e fraqueza de um dos lados do corpo. Estes sintomas podem ser transitórios, no caso do ataque isquêmico transitório (AIT) ou definitivos, no caso do Acidente Vascular Cerebral (AVC).
Doença arterial periférica
Dor nos músculos da panturrilha ao caminhar (também chamada de claudicação) é o sintoma mais comum. A má cicatrização de feridas ou a redução dos pulsos nos pés são outros sinais.
Diagnóstico da Doença Arterial Coronariana
Quanto mais cedo for feito o diagnóstico, mais efetivo será o tratamento e menor o risco de eventos isquêmicos graves. Isso é válido inclusive para pacientes assintomáticos.
O diagnóstico da Doença Arterial Coronariana deve ser considerado em todo paciente com fatores de risco cardiovascular.
Os exames poderão ser solicitados com três objetivos:
- Detecção da isquemia miocárdica: poderá ser feito com o eletrocardiograma, teste ergométrico ou cintilografia cardíaca
- Escore de cálcio (Tomografia Computadorizada sem contraste)
- Detecção da obstrução na artéria coronária: poderá ser feita por meio da angiotomografia ou da Angiografia coronária.
Eletrocardiograma
O eletrocardiograma é o primeiro exame a ser feito e deve fazer parte da avaliação de rotina de qualquer paciente.
O exame mostrará alterações características da isquemia cardíaca típicas de um paciente com Doença Arterial Coronariana.
O problema é que em muitos casos os sinais de isquemia aparecem apenas durante o esforço físico, quando a exigência sobre o coração é maior. Nestes pacientes, o Eletrocardiograma será normal.
Teste ergométrico
O teste de esforço cardiopulmonar (teste ergométrico) envolve a monitorização cardíaca durante um esforço submáximo, geralmente em esteira ou bicicleta ergométrica.
A medida em que o esforço sobre o coração aumenta, uma obstrução menor pode ser suficiente para provocar isquemia, sugerindo uma doença coronariana. Assim, este é um exame mais sensível para a detecção precoce da Doença Arterial Coronariana, quando comparado com o eletrocardiograma de repouso.
Cintilografia
A cintilografia coronária é um exame usado para a avaliação da perfusão sanguínea do músculo cardíaco. Ela é indicada no paciente cuja avaliação clínica sugere a presença de angina instável, mas que exista dúvidas se a dor no peito é decorrente de uma má perfusão sanguínea ou se tem outras origens.
O exame pode também ser indicado para o paciente com teste ergométrico inconclusivo para a isquemia cardíaca.
Da mesma forma que com o eletrocardiograma ou o teste ergométrico, a cintilografia não permite visualizar a obstrução da artéria, ela somente indica o problema. Quando ela está alterada, faz-se necessária a realização de outro exame, que é a angiografia coronária.
Na ausência de sinais de isquemia, porém, a probabilidade de uma obstrução é muito baixa. Assim, o paciente pode ser poupado da realização da angiografia, que é um exame mais invasivo.
Escore de Cálcio
O Escore de Cálcio coronariano é uma medida não invasiva feita a partir de um exame de Tomografia Computadorizada do coração sem contraste e com baixa dose de radiação.
Essas imagens são adquiridas de forma sincronizada ao sinal do eletrocardiograma.
Esse exame quantifica o nível de calcificação coronariana, um marcador de aterosclerose nessas artérias.
De acordo com o American College of Cardiology e a American Heart Association, a principal indicação do exame é para pacientes com mais de 40 anos e risco cardiovascular calculado como intermediário de acordo com o Escore de Framinghan.
Já os pacientes com escore de risco baixo não têm benefício em realizar o exame.
O escore de cálcio indica o grau de calcificação da artéria coronariana, conforme abaixo:
| Escore de Cálcio | Grau de calcificação coronariana |
| 0 | Ausência de DAC |
| 1 – 10 | DAC mínima |
| 11 – 100 | DAC leve |
| 101 – 400 | DAC moderada |
| 401 – 1000 | DAC severa |
| >1000 | DAC muito severa |
Nos pacientes assintomáticos que apresentam risco cardiovascular intermediário, o escore de cálcio alterado eleva o risco do paciente para alto.
Nesses pacientes, pode ser indicada a intensificação das terapias adotas. Eventualmente, procedimentos mais invasivos podem ser necessários, como o cateterismo.
Da mesma forma, um escore reduzido pode diminuir este grau de risco para baixo.
Angiotomografia cardíaca
A angiotomografia cardíaca é um exame realizado com o uso de contraste iodado e que permite avaliar a anatomia das principais estruturas cardíacas, especialmente a anatomia das artérias coronárias.
Dessa forma, ele tem como principal objetivo afastar a presença de doença coronária significativa.
A principal indicação da angiotomografia é na presença de sintomas que possam estar relacionadas a uma doença arterial coronariana.
Ela pode ser solicitada também para pacientes assintomáticos, mas que tenham alterações sugestivas da doença em outros exames, como o eletrocardiograma, ecocardiograma, teste ergométrico ou cintilografia.
Por fim, o exame pode ser indicado para pacientes que não sentem nada e não têm exames alterados, mas considerados de alto risco em decorrência de condições como diabetes, hipertensão, colesterol alto, tabagismo e histórico familiar.
Angiografia
A Angiografia é um exame capaz de identificar anatomiacamente a obstrução responsável pelos sintomas do paciente.
Ela se inicia com a inserção de um tubo fino (cateter) em um dos vasos sanguíneos da virilha ou do braço.
A seguir, o cateter é conduzido até as artérias coronárias por meio de raio-X.
Um agente de contraste é então introduzido através do cateter. O contraste pode ser visto no raios-X e “desenha” o caminho do sangue dentro das artérias, permitindo a observação de qualquer bloqueio ou estreitamento.
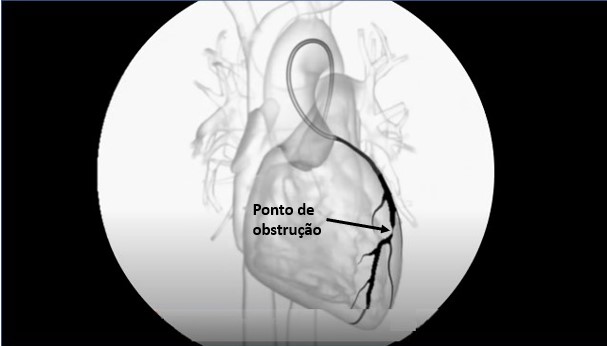
A angiografia é um exame caro e invasivo. Ainda que complicações sérias não ocorram com frequência, os riscos existem e não se justifica sua realização de rotina em pacientes com baixo risco de complicações decorrentes da aterosclerose.
Ela é habitualmente indicada nas seguintes situações:
- Pacientes com angina estável que não melhora com o tratamento clínico, na angina instável ou após um infarto agudo do miocárdio;
- Pacientes que sofreram ataque isquêmico transitório ou Acidente Vascular Cerebral.
Teste ergométrico
A isquemia pode ser identificada também no eletrocardiograma e, especialmente, no teste de esforço (teste ergométrico).
Neste teste, o paciente realiza um esforço submáximo, geralmente em esteira ou bicicleta ergométrica.
O comportamento elétrico do coração é monitorado durante o esforço, sendo que sinais de isquemia durante o teste são altamente sugestivos da Doença Arterial Coronariana.
O teste ergométrico é um exame mais sensível para a detecção de casos de isquemia que só se manifestam durante o esforço.
Tratamento da Aterosclerose
O tratamento da aterosclerose depende de qual a localização da obstrução, da presença de outros fatores de risco cardiovasculares e dos eventuais sintomas do paciente.
- A adoção de hábitos de vida mais saudáveis é a base do tratamento da aterosclerose, independente da gravidade e da presença ou não de sintomas. Envolve principalmente cuidados com a alimentação e com a prática de atividade física.
- Medicações para o controle do colesterol, anti-hipertensivos e anti-anginosos podem ser considerados caso a caso.
- Procedimentos intervencionistas de revascularização devem ser considerados em pacientes com angina estável que não melhoram com o tratamento clínico, na angina instável, após um infarto agudo do miocárdio ou em pacientes que sofreram ataque isquêmico transitório ou Acidente Vascular Cerebral.
