Síndrome do Impacto (Bursite no Ombro)
Síndrome do Impacto (Bursite no Ombro)
A Síndrome do Impacto no Ombro, também conhecida como Síndrome do Impacto Subacromial, se caracteriza pelo pinçamento de tecidos moles (bursa e tendões) entre a cabeça do úmero (osso do braço) e o arco coracoacromial (também conhecido como “teto do ombro”).
Esta é a principal causa da tendinopatia do manguito rotador e da bursite no ombro.
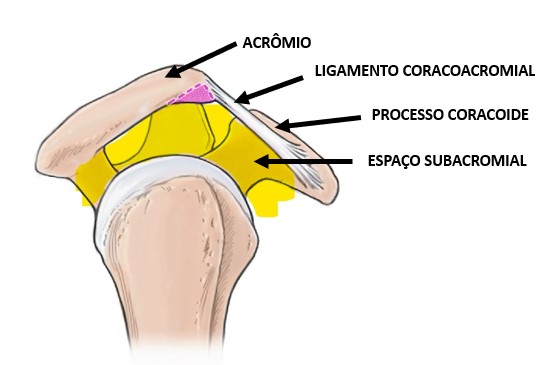
Podemos dizer, nestes casos, que a dor que o paciente sente decorre da inflamação na Bursa (Bursite no Ombro) e que esta inflamação é uma consequência do Impacto Subacromial.
Qual a causa do Impacto Subacromial?
O impacto acontece, geralmente, pela associação de três fatores:
- Um teto muito fechado: algumas pessoas possuem o acrômio mais proeminente, aumentando a cobertura do ombro e reduzindo o espaço subacromial, que é o espaço entre o arco coracoacromial e a cabeça do úmero;
- Movimento inadequado da escápula: normalmente, para cada 3 graus de elevação do ombro, um grau é realizado entre a escápula e a caixa torácica e dois graus entre a escápula e o úmero. Quando o movimento da escápula está, de alguma forma, sendo ineficiente (ao que denominamos de Discinesia escapular), o movimento é todo transferido para a articulação entre o úmero e a glenoide da escápula, favorecendo o impacto;
- Postura ruim, com ombros posicionados para frente (protração da escápula): isso leva a uma anteriorização do acrômio, favorecendo o impacto.
A Síndrome do Impacto Subacromial é muito comum em atletas como nadadores e arremessadores, que realizam movimentos repetitivos com o braço acima da altura da cabeça.
No entanto, essa condição não se limita aos atletas, sendo também muito comum na população em geral.
O que o paciente com Bursite no Ombro sente?
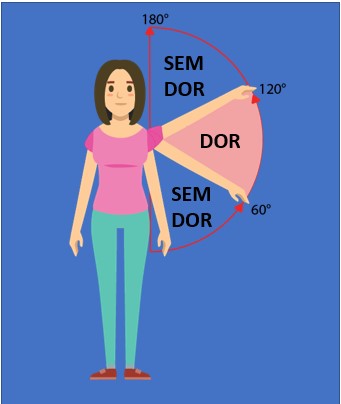
A principal queixa do paciente com Bursite no Ombro é a dor na lateral do ombro, que piora ao levantar ou abaixar o braço.
A dor é sentida, principalmente, entre os 60° e os 120° de elevação. Antes dos 60° e depois dos 120° a dor tende a aliviar. O paciente pode apresentar piora da dor durante à noite, principalmente ao se deitar sobre o ombro acometido.
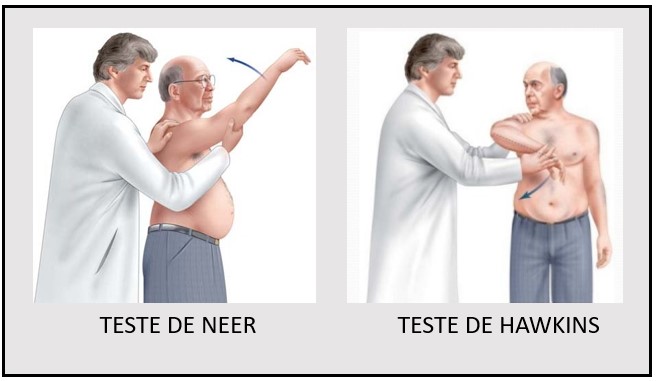
A dor pode ser provocada com testes específicos feitos pelo médico durante a avaliação do ombro – os mais utilizados para isso são os testes de Neer e o teste de Hawkins, descritos abaixo (1).
Exames de imagem
Os exames de imagem podem ajudar a identificar características anatômicas que possam favorecer a ocorrência do Impacto Subacromial – especialmente o formato do acrômio. Além disso, podem ser usados para a identificação da Bursite no Ombro ou de patologias nos tendões do manguito rotador.
Tratamento não cirúrgico
O tratamento não cirúrgico da Bursite no Ombro pode ser dividido em duas fases.
Fase 1
Em um primeiro momento, o objetivo é a recuperação da dor. Não adianta querer tratar a causa da dor enquanto os exercícios básicos do ombro forem suficientes para causar a dor.
Neste momento, pode ser considerado o uso de medicações via oral (pela boca), injeção intramuscular, Infiltração do Ombro e gelo. Com a persistência da dor, pode ser indicada terapia por ondas de choque ou o agulhamento a seco.
Fase 2
Uma vez que a dor mais intensa tenha passado, o objetivo é melhorar a movimentação da escápula, de forma a minimizar o impacto subacromial.
Discutimos melhor sobre isso em um artigo específico sobre a discinesia da escápula.
Tratamento cirúrgico
O tratamento cirúrgico da Bursite no Ombro tem por objetivo aumentar o espaço disponível para os tendões e para a bursa subacromial, evitando assim o Impacto Subacromial. A cirurgia consiste na retirada do esporão ósseo e do excedente de osso do acrômio e a ressecção de parte da bursa subacromial.
A descompressão subacromial já foi um dos procedimentos mais realizados para o tratamento da Síndrome do Impacto no Ombro, mas sua indicação tem sido cada vez mais restrita.
Isso porque diversos estudos têm demonstrado que, como regra geral, o procedimento tem pouca vantagem em relação ao tratamento não cirúrgico adequadamente implementado (2). Entretanto, a cirurgia pode ser considerada em casos específicos, uma vez observada a falência do tratamento sem cirurgia.
