Melanoma
O que é o melanoma?
Melanoma é um tipo de câncer de pele que se desenvolve a partir de uma mutação nos melanócitos, as células da pele que produzem melanina. A melanina é o pigmento que dá cor à pele.
Esta é a forma mais grave de câncer de pele. Ainda assim, ele pode ser tratado com sucesso quando descoberto precocemente.
Os melanomas podem se desenvolver em qualquer parte da pele. No entanto, eles são mais comuns em áreas expostas ao sol, como costas, pernas, braços e rosto. Eventualmente, ele também pode se formar nos olhos e, raramente, dentro do corpo, como no nariz ou na garganta. Pode também pode ocorrer em áreas que não recebem muita exposição ao sol, como as solas dos pés, palmas das mãos e leito das unhas. Esses melanomas ocultos são mais comuns em pessoas com pele escura.
Quando suspeitar do melanoma?
Diferenciar lesões de pele cancerígenas de não cancerígenas é um desafio clínico importante, especialmente porque alguns tumores malignos podem se apresentar de forma discreta no início.
A avaliação deve considerar características clínicas, dermatoscopia e, em casos duvidosos, biópsia.
Avaliação clínica
Nas lesões pigmentadas, suspeita de melanoma, utilizam-se os critérios ABCDE. São sugestivos de melanoma:
A – Assimetria: uma metade diferente da outra
B – Bordas: irregulares, entalhadas ou mal definidas
C – Cor: variação de cor (preto, marrom, vermelho, branco, azul)
D – Diâmetro: >6 mm (mas melanomas podem ser menores)
E – Evolução: crescimento rápido, mudança de cor ou formato, sintomas (sangramento, coceira)
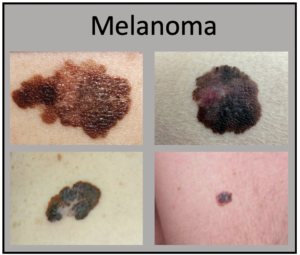
Vale considerar aqui que as manchas do melanoma podem ser muito diferentes umas das outras. Algumas podem mostrar todas as alterações listadas acima, enquanto outros podem ter apenas uma ou duas características incomuns.
Outros sinais de alerta comuns a tumores cutâneos incluem:
- Ferida que não cicatriza em 4–6 semanas
- Lesão que sangra facilmente ou com crosta persistente
- Crescimento progressivo ou mudança recente
Dermatoscopia
A dermatoscopia é um método de exame clínico não invasivo que utiliza um equipamento chamado dermatoscópio para avaliar lesões de pele suspeitas.
Ela permite visualizar estruturas da epiderme e derme papilar não visíveis a olho nu, usando ampliação (geralmente 10x) e iluminação polarizada ou com líquido de imersão.
O exame melhora a diferenciação entre lesões benignas e malignas, reduzindo biópsias desnecessárias e aumentando a detecção precoce de melanomas.
Melanomas ocultos
Os melanomas também podem se desenvolver em áreas do corpo que têm pouca ou nenhuma exposição ao sol, como os espaços entre os dedos dos pés e nas palmas das mãos, plantas dos pés, couro cabeludo ou genitais.
Estes melanomas são muitas vezes denominados de ocultos, já que estão em áreas onde não são facilmente vistas.
Quando o melanoma ocorre em pessoas de pele escura, é mais provável que ele ocorra em uma área oculta.
Alguns tipos de melanomas ocultos incluem:
- Melanoma sob uma unha;
- Melanoma na boca, trato digestivo, trato urinário ou vagina;
- Melanoma no olho.
Qual a causa do melanoma?
As duas principais causas de melanoma são os raios ultravioleta nocivos do sol e o uso de câmaras de bronzeamento UV.
Diferentemente de outros tipos de câncer de pele, no entanto, o melanoma muitas vezes aparece em áreas não expostas ao sol. Isso indica que outros fatores além da exposição aos raios ultravioleta também contribuem para o aparecimento do câncer.
Cada vez que a luz ultravioleta atinge a pele, ela pode danificar parte do DNA dentro das células. O corpo então tenta reparar esse dano. Eventualmente, a lesão aumenta além da capacidade de recuperação da pele, podendo levar a o desenvolvimento das mutações características do câncer de pele. Quando esta mutação acontece nos melanócitos, o paciente desenvolve o melanoma.
Fatores de risco
Fatores que podem aumentar o risco de melanoma incluem:
- Pessoas regularmente expostas ao sol, como aquelas que desempenham atividades recreativas ou profissionais ao ar livre;
- Pessoas de pele clara, cabelos loiros ou ruivos e olhos azuis. Ainda assim, o melanoma também pode acometer pessoas negras;
- Idosos;
- Pessoas com histórico pessoal ou familiar de câncer de pele;
- Pessoas com muitas manchas e pintas na pele;
- Pessoas com outras doenças dermatológicas;
- Pessoas com algum tipo de imunodeficiência.
Diagnóstico
O médico dermatologista pode desconfiar do câncer de pele a partir das queixas do paciente e da inspeção de uma lesão suspeita, tanto pela avaliação direta como pela dermatoscopia.
A confirmação é feita por meio da biópsia da pele, seguida de avaliação da amostra no laboratório. A biópsia geralmente é feita com a retirada de toda a lesão, com pequena margem de tecido saudável. Uma vez que se confirme o melanoma, um segundo procedimento será feito para ampliar a margem de tecido saudável removido e, dependendo do caso, para a retirada dos linfonodos.
A biópsia não apenas confirma o diagnóstico do melanoma, mas também permite avaliar a profundidade da lesão e identificar tipos específicos de melanoma.
Outros exames poderão também ser solicitados para fazer o estadiamento do tumor e para avaliar se ele já se espalhou para outras áreas do corpo, conforme descrito abaixo.
Estadiamento do melanoma
O sistema de estadiamento mais frequentemente usado para o melanoma é o sistema TNM do American Joint Committee on Cancer (AJCC), que se baseia em 3 informações principais:
- Tamanho do tumor
- Acometimento dos linfonodos
- Presença de metástases a distância
O estadiamento envolve uma combinação de exame físico, biópsia do linfonodo sentinela (se indicado), exames laboratoriais e exames de imagem, como tomografia e ressonância magnética.
Exame Físico Detalhado
Envolve a avaliação minuciosa da pele, do tecido subcutâneo e das cadeias de gânglios linfáticos (linfonodos).
A dermatoscopia, que usa uma lupa especial, auxilia na análise detalhada das lesões. Ela é considerada hoje uma extensão do exame dermatológico, essencial para o diagnóstico precoce do câncer de pele e para o seguimento seguro de lesões melanocíticas, além de reduzir as indicações para biópsias desnecessárias.
Biópsia da Lesão (Anatomopatológico)
Este é o exame crucial que confirma o diagnóstico de melanoma e fornece dados importantes para o estadiamento, como a espessura do tumor (índice de Breslow) e o índice mitótico.
O Índice de Breslow se refere à medida da profundidade de um melanoma em milímetros, da camada mais superficial da pele até a célula tumoral mais profunda.
Esse é o fator mais importante para determinar o prognóstico e guiar o tratamento. Quanto mais espesso o tumor, maior o risco de metástase e pior o prognóstico, exigindo condutas mais agressivas. margens cirúrgicas maiores e pesquisa de linfonodo sentinela, conforme abaixo:
| TAMANHO DO TUMOR | |
| CLASSIFICAÇÃO | DESCRIÇÃO |
| Tis | as células do melanoma estão apenas na camada superior da superfície da pele. |
| T0 | nenhuma célula de melanoma pode ser vista onde o melanoma começou (local primário) |
| T1 | o melanoma tem 1 mm de espessura ou menos. É dividido em T1a e T1b. T1a: o melanoma tem menos de 0,8 mm de espessura e a pele não está ulcerada. T1b: o melanoma tem menos de 0,8 mm de espessura, mas é ulcerado; ou o melanoma tem entre 0,8 mm e 1,0 mm e pode ou não ser ulcerado. |
| T2 | melanoma tem entre 1 mm e 2 mm de espessura.* |
| T3 | o melanoma tem entre 2 mm e 4 mm de espessura.* |
| T4 | melanoma tem mais de 4 mm de espessura.* |
| * O melanoma T2 e T4 é ainda dividido em A e B, dependendo se é ulcerado ou não. A significa sem ulceração, b significa com ulceração | |
Biópsia do Linfonodo Sentinela
Linfonodos sentinelas são os primeiros gânglios linfáticos que drenam o fluido linfático a partir do tumor primário. Assim, quando o câncer se espalha, ele aparecerá primeiro nesses linfonodos. Na maior parte do corpo, existem apenas um ou dois linfonodos sentinela, embora na cabeça e no pescoço possam haver de dois a cinco deles.
A Biópsia do Linfonodo Sentinela é indicada principalmente em tumores com espessura de Breslow ≥ 1,0 mm. Além disso, é indicada também nos pacientes com melanomas mais finos (0,75-1,0 mm), mas com características de risco como a presença de ulceração (ferida), um índice mitótico elevado, invasão linfovascular ou idade jovem do paciente. Quando indicada, a retirada dos linfonodos é feita no ato do procedimento cirúrgico, junto com a ampliação das margens da lesão.
Para realizar a biópsia, o primeiro passo é identificar os linfonodos sentinelas. Para isso, um material rastreador é injetado no local do tumor, o qual será drenado até os linfonodos sentinelas.
A seguir, um instrumento que detecta o traçador mapeia o caminho do tumor até os linfonodos sentinelas próximos. Esses linfonodos são então removidos e analisados em laboratório.
Quando há acometimento dos linfonodos sentinelas, outros linfonodos regionais são removidos e analisados. Além disso, o acometimento dos linfonodos sentinelas indicam um risco aumentado para disseminação do câncer à distância, de forma que exames de imagem são indicados para rastreamento.
O estágio de N descreve se as células cancerígenas estão ou não presentes nos gânglios linfáticos próximos. Existem 4 estágios principais no melanoma, conforme a tabela abaixo.
| LINFONODOS (N) | |
| ESTÁGIO | DESCRIÇÃO |
| N0 | Não há células de melanoma nos gânglios linfáticos próximos. |
| N1 | Acometimento de um linfonodo |
| N2 | Acometimento de 2 ou 3 linfonodos |
| N3 | Acometimento de 4 ou mais linfonodos |
Exames de Imagem
Exames de imagem podem ser indicados para verificar se o câncer se espalhou para outras partes do corpo, formando metástases em órgãos distantes.
Eles são indicados nas seguintes situações:
- Biópsia do linfonodo sentinela positiva para câncer
- Tumores primários de alto risco (estágios IIB/IIC), mesmo que os linfonodos sejam negativos.
Os principais exames indicados para isso incluem:
- Tomografia Computadorizada (TC): avaliação de tórax, abdômen e pelve.
- Ressonância Magnética (RM): padrão ouro para a detecção de metástases cerebrais.
- PET-CT: superior à TC isolada na detecção de metástases extracerebrais e ósseas.
Estágios do Melanoma
A partir das avaliações descritas acima, o Melanoma é dividido nos estágios de 0 (mais indolente) a IV (mais grave), conforme abaixo.
- Estágio 0 (In Situ):
O câncer acomete apenas as camadas mais externas da pele (epiderme) e não se espalhou.
- Estágio I:
Melanoma inicial, localizado, mas já com alguma espessura. Dividido em IA e IB, dependendo da espessura do tumor e presença de ulceração (ferida).
- Estágio II:
O tumor é mais espesso ou ulcerado, indicando maior risco de disseminação, mesmo que ainda não tenha atingido os gânglios linfáticos.
- Estágio III:
O câncer já se espalhou para os gânglios linfáticos regionais (próximos) ou tecidos adjacentes, mas não para órgãos distantes.
- Estágio IV:
O estágio mais avançado, com metástases a distância. Nesses casos, o melanoma já se espalhou para outras partes do corpo, como pulmões, fígado, cérebro, ou pele distante
| ESTÁGIO | T | N | M |
| 0 | Tis | N0 | M0 |
| 1A | T1a | N0 | M0 |
| 1B | T1b, T2a | N0 | M0 |
| 2A | T2b, T2a | N0 | M0 |
| 2B | T3b, T4a | N0 | M0 |
| 2C | T4b | N0 | M0 |
| 3 | Qualquer T | N1, N2, N3 | M0 |
| 4 | Qualquer T | Qualquer N | M1 |
Tratamento
O tratamento do melanoma depende do tamanho e estágio do câncer, da saúde geral paciente e das preferências individuais do paciente.
Estágio 0 (melanoma in situ)
O melanoma in situ geralmente é tratado por meio de cirurgia, com remoção do melanoma e de uma pequena margem de pele normal ao seu redor.
A amostra removida é então enviada para um laboratório para ser examinada com um microscópio. Se forem observadas células cancerígenas nas bordas da amostra, uma segunda excisão mais ampla da área pode ser feita.
Para melanomas em áreas sensíveis da face, alguns médicos podem usar a cirurgia de Mohs ou mesmo creme de imiquimode se a cirurgia puder desfigurar, embora nem todos os médicos concordem com esses usos.
Estágio 1
O melanoma de estágio I é normalmente tratado por excisão ampla (cirurgia para remover o melanoma, bem como uma margem de pele normal ao redor). A largura da margem depende da espessura e localização do melanoma.
Na maioria das vezes, nenhum outro tratamento é necessário.
Em alguns casos, a biópsia do linfonodo sentinela poderá ser recomendada, para pesquisar a presença
de câncer nos linfonodos próximos, especialmente se o melanoma estiver no estágio IB ou tiver outras características que aumentam a probabilidade de disseminação.
Se a biópsia do linfonodo sentinela não encontrar células cancerígenas nos gânglios linfáticos, nenhum tratamento adicional é necessário, embora um acompanhamento próximo ainda seja importante.
Se forem encontradas células cancerígenas, pode ser recomendada uma dissecção mais ampla dos linfonodos regionais ou mesmo sua remoção completa. No entanto, estes casos passam a ser classificados como estágio 3, não mais estágio 1.
Além disso, poderá ser recomendada a imunoterapia ou a terapia alvo para tentar diminuir a chance de o melanoma voltar.
Estágio 2
O tratamento no estágio 2 segue o mesmo princípio do tratamento no estágio 1. No entanto, a probabilidade de metástases ocultas é maior e o prognóstico pior.
Estágio 3
O melanoma no estágio 3 é aquele que já acometeu os linfonodos regionais no momento do doagnóstico.
O tratamento cirúrgico geralmente requer ampla excisão do tumor primário, da mesma forma como é feito nos tumores em estágio 2 ou 3. Além disso, deve ser realizada a remoção dos linfonodos.
Após a cirurgia, o tratamento adjuvante por meio de imunoterapia e terapia alvo ajuda a diminuir o risco de recidiva.
Alguns pacientes podem ser indicados a realizar radioterapia no local de onde os gânglios linfáticos forma removidos.
Estágio 4
Melanomas de estágio IV já se espalharam para outras áreas do corpo, ou seja, já formou metástase. Tumores de pele ou gânglios linfáticos aumentados que causam sintomas geralmente podem ser removidos por cirurgia ou tratados com radioterapia.
As metástases em órgãos internos podem ou não serem removidas, dependendo de quantas existem, onde estão e da probabilidade de causarem sintomas.
As metástases que causam sintomas, mas não podem ser removidas, podem ser tratadas com radioterapia, imunoterapia, terapia alvo ou quimioterapia.
O tratamento de melanomas generalizados mudou nos últimos anos, pois novas formas de imunoterapia e drogas direcionadas demonstraram ser mais eficazes do que a quimioterapia.
Qual o prognóstico do melanoma?
O prognóstico do câncer geralmente é medido por meio da sobrevida em 5 anos após o diagnóstico.
No caso do melanoma, a sobrevida em cinco anos é de:
- 99% dos pacientes em estágio 0, 1 ou 2;
- 68% dos pacientes em estágio 3
- 30% dos pacientes em estágio 4
Somando-se todos os tipos, a sobrevida em 5 anos é de 93%.
