Fibrilação Atrial
O que é a Fibrilação Atrial?
A fibrilação atrial é uma arritmia cardíaca caracterizada por um ritmo irregular e acelerado do coração. É uma das alterações do ritmo mais comuns e ocorre quando os átrios (câmaras superiores do coração) passam a se contrair de forma desorganizada, prejudicando o funcionamento normal do coração.
Essa é a mais comum das arritmias cardíacas. Ela acomete 0,1% das pessoas com menos de 55 anos, 3,8% em pessoas com 60 anos ou mais e 10% em pessoas com 80 anos ou mais (1).
Pacientes com doenças cardiovasculares conhecidas, diabéticos ou com consumo excessivo de álcool são especialmente suscetíveis à fibrilação atrial. Homens e caucasianos são mais acometidos do que mulheres e negros.
Os sintomas podem variar bastante. Em muitos. Casos, a fibrilação atrial pode não causar sintomas e ser descoberta apenas em exames de rotina. Em outros pacientes, ela provoca sintomas como palpitações (sensação de coração acelerado ou irregular), falta de ar, cansaço, tontura ou redução da capacidade para esforços.
Nesses casos, a fibrilação atrial pode ser uma condição potencialmente grave, principalmente pelo aumento do risco de formação de coágulos no coração, que podem levar a um acidente vascular cerebral (AVC). Além disso, quando não tratada adequadamente, pode contribuir para insuficiência cardíaca e piora da qualidade de vida.
O que acontece com o coração na Fibrilação Atrial?
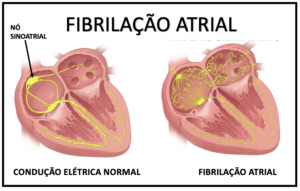
Para entender o que acontece no coração para desenvolver uma Fibrilação Atrial, é fundamental antes entender como funciona o controle dos batimentos cardíacos.
O batimento cardíaco está associado a um processo sincronizado de contração e relaxamento do músculo cardíaco, controlado por um complexo sistema elétrico.
O estímulo elétrico tem origem em uma área do átrio direito chamado nó sinusal, que a seguir é conduzido pera os átrios (levando à contração dos mesmos) e, com um pequeno atraso, para os ventrículos.
Quando os átrios se contraem, o sangue é “empurrado” para os ventrículos ainda relaxados. A seguir, os ventrículos se contraem, impulsionando o sangue para o restante do corpo.
O nó sinusal é dessa forma, chamado também de “marcapasso natural do coração”, uma vez que ele é quem dita o ritmo dos batimentos cardíacos.
Pacientes com fibrilação atrial apresentam um distúrbio relacionado tanto ao disparo de novos estímulos, que acontecem em diferentes áreas do átrio (mais comumente na musculatura que envolve as veias pulmonares), como à condução desses estímulos, que se espalha de forma desordenada pelos átrios.
Com isso, os átrios perdem o ritmo organizado, passando a tremer (fibrilar) de forma caótica e muito rápida, em vez de contrair normalmente. Esses batimentos não são efetivos e não são capazes de impulsionar o sangue normalmente para os ventrículos. Apenas uma parte desses estímulos passam para os ventrículos, que se contraem de forma não tão acelerada, mas ainda assim irregular e ineficiente.
O que o paciente sente?
A fibrilação atrial é assintomática na maior parte dos pacientes.
Os sintomas aparecem quando a eficiência em bombear o sangue se torna prejudicada. Isso geralmente acontece quando a frequência cardíaca aumenta para até 140 a 160 batimentos por minuto.
Quando presentes, os sintomas estão relacionados à má perfusão dos tecidos. Os primeiros órgãos a sofrerem com esta má perfusão são o coração e o cérebro. Assim, os sintomas mais comuns da Fibrilação Atrial incluem:
- Sinais da má perfusão cardíaca: angina, fraqueza, mal-estar geral;
- Sinais de má perfusão cerebral: tontura, desmaio;
Mesmo no caso de pacientes assintomáticos, o risco para eventos tromboembólicos é elevado. Infelizmente, o Infarto do Miocárdio ou o Acidente Vascular Cerebral pode ser a primeira manifestação da Fibrilação Atrial.
Complicações da Fibrilação Atrial
A complicação mais temida é o Acidente Vascular Cerebral. Isso acontece porque, durante a fibrilação atrial, a eficiência do átrio em bombear o sangue fica prejudicada, facilitando a formação de coágulos.
Estes coágulos podem sair do coração e entupir uma artéria do cérebro. Assim, o risco de AVC é cinco vezes maior em pessoas que têm fibrilação atrial (2).
Tratamento da Fibrilação Atrial
O tratamento da fibrilação atrial tem por objetivo o controle da frequência cardíaca, o controle do ritmo e a prevenção do tromboembolismo.
Controle da frequencia cardíaca
O primeiro passo envolve a restauração da frequência cardíaca.
Pacientes com fibrilação atrial precisam ter a frequência cardíaca controlada, geralmente para menos de 100 batimentos por minuto. Isso permite controlar os sintomas e prevenir a miocardiopatia induzida pela taquicardia.
O controle da frequencia cardíaca pode ser feito com dois grupos de medicamentos:
- Beta bloqueadores: Atenolol, Bisoprolol, Propranolol, outros;
- Bloqueadores de canal de cálcio: Diltiazen, Verapramil.
Reestabelecimento do rítmo cardíaco
O controle do ritmo cardíaco pode ser feito por meio da cardioversão elétrica ou medicamentosa. Antes disso, a frequência ventricular deve ser controlada para menos de 120 batimentos cardíacos por minuto.
A escolha do método de cardioversão depende da frequência com que ocorre a Fibrilação Atrial, da doença cardíaca de base, de outras condições médicas, da saúde geral e de outros medicamentos usados pelo paciente.
A cardioversão elétrica é um procedimento hospitalar no qual o médico dá um choque no coração para regular os batimentos cardíacos. Para isso, o paciente recebe medicações sedativas, de forma que ele não estará acordado durante o procedimento.
Já a cardioversão medicamentosa é feita com os bloqueadores dos canais de sódio e bloqueadores dos canais de potássio.
Quando o paciente não responde favoravelmente à conversão farmacológica ou elétrica, a ablação do nó atróventricular pode ser necessária. Ela deve ser seguida da implantação de um marcapasso cardíaco permanente.
Prevenção do tromboembolismo
Pacientes submetidos a cardioversão farmacológica ou elétrica apresentam alto risco de tromboembolismo, por várias semanas. Isso é válido especialmente no caso em que a arritmia estava presente por mais de 48 horas.
Sempre que o quadro clínico permitir, a anticoagulação deve ser iniciada três semanas antes da cardioversão. A seguir, ela deve ser mantida por ao menos mais quatro semanas. Muitos pacientes precisam manter os anticoagulantes de forma contínua.
Pacientes de baixo risco para tromboembolismo e nos quais o episódio atual da fibrilação atrial foi claramente iniciado nas últimas 48 horas podem ser cardiovertidos sem anticoagulação prévia. Entreatanto, a anticoagulação pós conversão ainda deverá ser feita.
O objetivo é minimizar o risco para a formação de coágulos sanguíneos e de Acidente Vascular Cerebral.
Uma vez controlado o rítmo cardíaco, é importante também que o paciente adote um estilo de vida mais saudável. Isso ajuda tanto no controle de outras doenças cardíacas de base como de outros fatores de risco cardiovascular.
Melhora do padrão alimentar, prática regular de exercícios físicos, abandono do tabagismo e controle do peso são algumas das medidas que ajudarão no controle da evolução da doença.
