Ligamento Cruzado Posterior
O que é o Ligamento Cruzado Posterior?
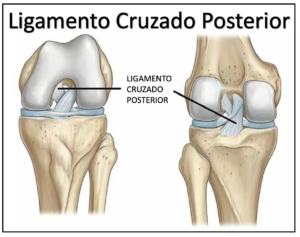
O Ligamento Cruzado Posterior (LCP) é um dos ligamentos centrais do joelho. Ele conecta o fêmur (osso da coxa) à tíbia (osso da perna) e ajuda na estabilização do joelho. Com isso, impede que a tíbia se desloque para trás em relação ao fêmur.
A ruptura do Ligamento Cruzado Posterior é muito menos comum do que a ruptura do Ligamento Cruzado Anterior. Além disso, ela têm boa capacidade de cicatrização, de forma que a maior parte pode ser adequadamente tratada sem cirurgia.
Como acontecem as lesões do LCP?
A maior parte das lesões decorre de um trauma contra a parte da frente da perna. Isso geralmente acontece nas seguintes situações:
- Trauma contra o painel do carro durante um acidente automobilístico;
- Choque frontal de um oponente durante a prática esportiva;
- Acidentes motociclísticos.
Sintomas da Lesão do Ligamento Cruzado Posterior
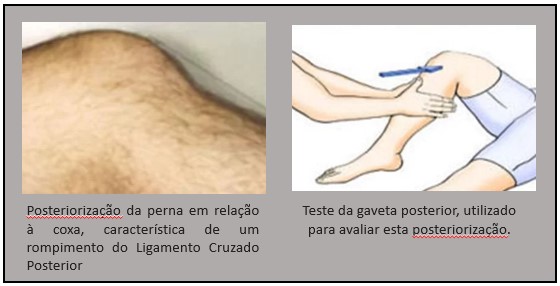
Dor e inchaço no joelho após um trauma torcional deve chamar a atenção para a possibilidade de uma lesão ligamentar do joelho, entre elas a ruptura do Ligamento Cruzado Posterior.
Eventualmente, a cicatrização do ligamento pode ser incompleta. Neste caso, o paciente desenvolve uma instabilidade posterior crônica do joelho. A principal queixa desses pacientes é a dor na parte da frente do joelho, que acontece em decorrência da sobrecarga sobre a patela.
Diagnóstico por Imagem
Na fase aguda, as radiografias são importantes para descartar uma eventual fratura por avulsão. Nestes casos, o ligamento lesionado arranca um fragmento do osso no local em que está preso.
Radiografias feitas sob estresse (forçando-se a posteriorização da perna) podem ser indicadas. Quando estas radiografias mostram mais de 8 mm de aumento na posteriorização da tíbia em comparação com o joelho não afetado, o cirurgião deve considerar a indicação para cirurgia.
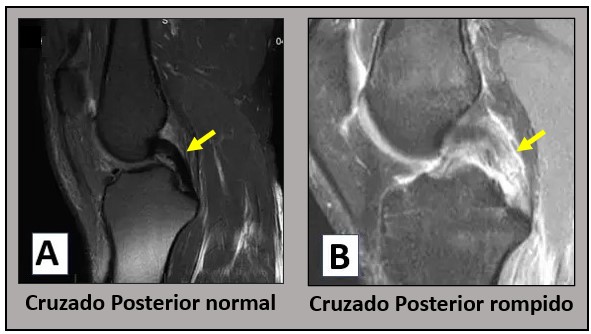
A ressonância magnética é um excelente exame para o diagnóstico da Lesão do LCP na fase aguda. Entretanto, o resultado deve ser analisado com cautela nas lesões mais antigas. Eventualmente, o ligamento pode cicatrizar mais frouxo e, assim, terá a aparência de um ligamento normal. Sem a mesma tensão de antes da lesão, o Ligamento Cruzado Posterior equivale funcionalmente a um ligamento rompido.
Classificação da Lesão do Ligamento Cruzado Posterior
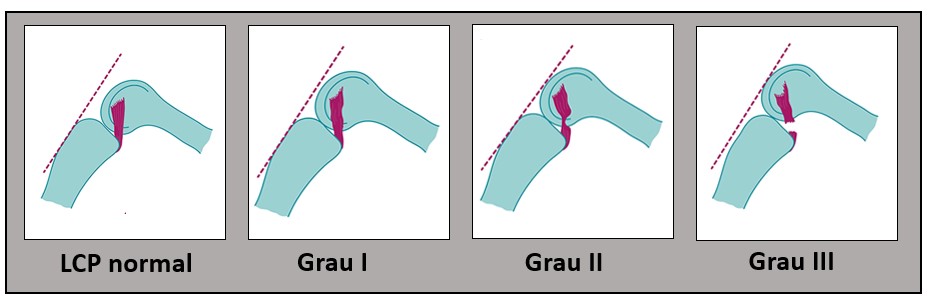
Os testes clínicos servem também para classificar a extensão da lesão. Para isso, avalia-se o grau de posteriorização da tíbia em relação ao fêmur, com o joelho flexionado a 90 graus. Quanto maior a posteriorização, mais instável o joelho e maior o dano ao Ligamento.
A lesão do LCP é classificada em três graus diferentes:
- Lesão grau I: translação até 0,5cm de posteriorização;
- Lesão grau II: translação posterior de até 1cm;
- Lesão grau III: translação posterior acima de 1cm.
É importante considerar que aproximadamente 90% dos pacientes com lesão completa do Ligamento Cruzado Posterior apresentam alguma lesão associada. As mais comuns são nos ligamentos do canto posterolateral, Ligamento Colateral Medial ou Ligamento Cruzado Anterior. Desta forma, o exame clínico deve testar todas estas estruturas ligamentares do joelho.
Tratamento cirúrgico X não cirúrgico do Ligamento Cruzado Posterior
Diferentemente do Ligamento Cruzado Anterior, o LCP, quando lesionado, tem uma boa capacidade de cicatrização. Mesmo as lesões completas podem muitas vezes ser tratadas com sucesso sem cirurgia.
A cirurgia é indicada na fase aguda quando a ruptura do LCP está associada à lesão de outros ligamentos do joelho. O tratamento da lesão Grau III no atleta de alto rendimento é controverso, com alguns cirurgiões também indicando a cirurgia como tratamento inicial.
No caso da instabilidade posterior crônica, o tratamento depende dos sintomas. Muitas pessoas são capazes de conviver muito bem com a lesão, permanecendo assintomático mesmo durante a prática esportiva. Nestes casos, o tratamento sem cirurgia deve ser mantido.
Tratamento não cirúrgico da lesão do Ligamento Cruzado Posterior
O Tratamento não cirúrgico da lesão do Ligamento Cruzado Posterior pode ser considerado pelo Ortopedista Especialista em Joelho a depender de qual a extensão da lesão. Para uma entorse leve (grau I), os atletas podem ser capazes de voltar à competição dentro de 2 ou 3 semanas. Isso geralmente requer que o inchaço no joelho tenha sido resolvido, a força esteja recuperada e a resistência e agilidade do atleta tenham voltado ao normal.
Para uma ruptura grau 2, onde pode haver mais instabilidade do joelho, são necessárias até 6 semanas para a recuperação. O uso de muletas e órtese específica poderá ser indicado.
Nas lesões Grau III, o tratamento não cirúrgico deve envolver as seguintes medidas:
- Suporte progressivo de peso, principalmente no primeiro mês; no segundo mês, a muleta ainda poderá ser necessária, com o apoio do peso na perna machucada conforme tolerado pelo paciente;
- Uso de órtese específica para lesões do Ligamento Cruzado Posterior, que evita a posteriorização da tíbia. O imobilizador deverá ser utilizado por dois a três meses. No primeiro mês, deverá ficar bloqueado em extensão, permitindo a mobilização até 90 graus durante exercícios sem o apoio do peso na perna machucada. No segundo mês, é permitida a mobilização completa, mas ainda com o imobilizador;
- Exercícios para a musculatura posterior da coxa (isquiotibiais) devem ser evitados durante os três primeiros meses, já que eles tendem a provocar a posteriorização da tíbia;
- Exercícios para o fortalecimento do quadríceps devem ser enfatizados, uma vez que eles levam à anteriorização da tíbia e, assim, protegem o Ligamento Cruzado Posterior em cicatrização;
O retorno esportivo é permitido quando o joelho estiver completamente estabilizado e a força do quadríceps for equivalente a 90% da força observada no joelho contralateral, o que geralmente não ocorre antes dos três meses da lesão.
Existem no mercado diferentes tipos de órteses, com graus variados de sofisticação e complexidade. Mas o princípio é sempre o mesmo: aplicar uma força direcionada anteriormente à tíbia, próximo ao joelho. As órteses não são capazes de controlar os movimentos torcionais do joelho. Desta forma, elas não são indicadas para pacientes com lesões associadas do canto posterolateral ou de outros estabilizadores da rotação do joelho. Os aparelhos devem ser usados para deambulação, bem como durante os exercícios de reabilitação e para dormir, até que os estágios iniciais da cura estejam completos. Conforto e facilidade de uso devem ser sempre levados em consideração na escolha da órtese. Órtese para Ligamento Cruzado Posterior
As órteses são utilizadas tanto no tratamento cirúrgico como no tratamento não cirúrgico da lesão do Ligamento Cruzado Posterior. Elas têm por objetivo impedir a posteriorização da tíbia, substituindo temporariamente a função do ligamento rompido e permitindo que ele cicatrize.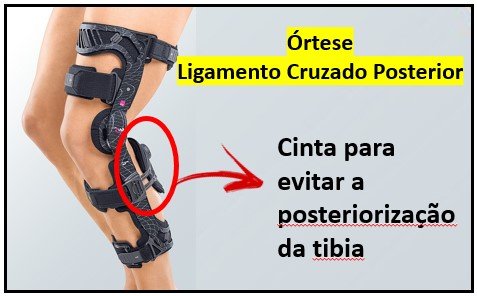
Tratamento cirúrgico da lesão do Ligamento Cruzado Posterior
A cirurgia para reconstrução do Ligamento Cruzado Posterior envolve a substituição do ligamento rompido por um enxerto, seguindo os passos descritos nas imagens abaixo:
Pós-operatório
A reabilitação após uma cirurgia de reconstrução do Ligamento Cruzado Posterior depende se a lesão foi isolada ou associada a outros ligamentos do joelho. Descreveremos aqui o processo de reabilitação após uma reconstrução isolada do Ligamento Cruzado Posterior.
O paciente deve permanecer seis semanas sem apoiar o peso na perna operada. Será recomendada a utilização do mesmo imobilizador descrito para o tratamento não cirúrgico. Após este prazo, as muletas são progressivamente retiradas e os exercícios para fortalecimento e reequilíbrio muscular são intensificados.
A corrida é iniciada após aproximadamente cinco meses. A corrida com mudança de direção, aceleração e desaceleração é liberada após 6 a 7 meses. A espectativa de retorno esportivo é após ao menos 9 a 12 meses.
Os prazos descritos acima devem ser utilizados apenas como referência. Critérios clínicos observados pelo cirurgião são muito mais importantes na condução pós-operatória do que o tempo cronológico.
Resultado da cirurgia
A estabilização articular demonstrou diminuir o risco de lesões dos meniscos e de lesões da cartilagem articular, diminui o risco de dor na parte da frente do joelho e a incidência futura de artrose no joelho, além de recuperar a estabilidade e função.
